

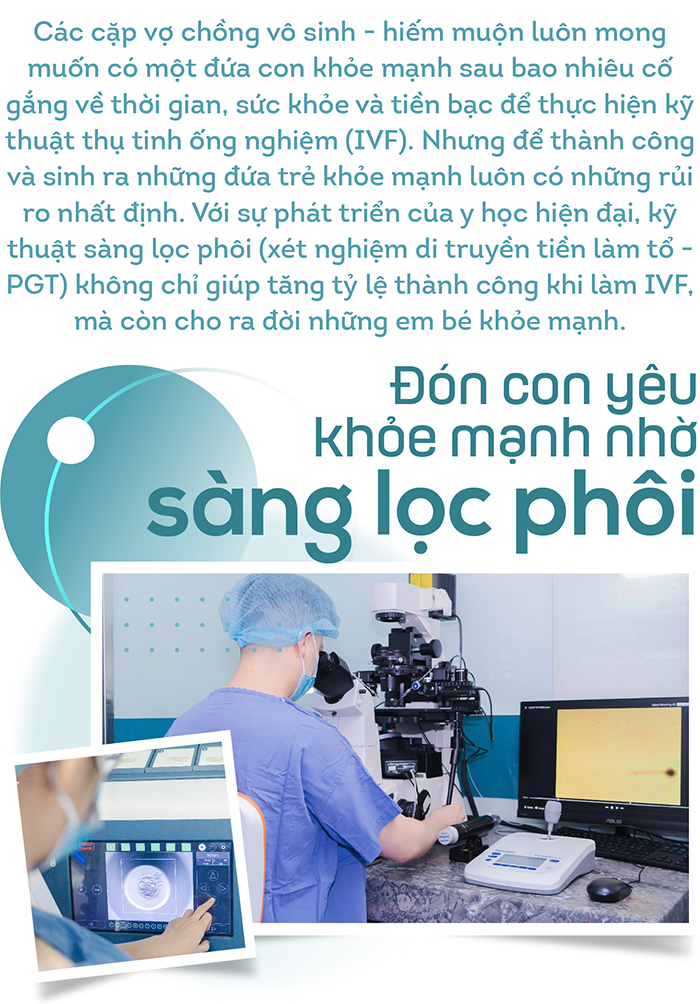
Phương pháp thụ tinh ống nghiệm (IVF) ra đời đã ghi dấu ấn lớn trong ngành Hỗ trợ sinh sản. Sự kỳ diệu của IVF giúp hàng nghìn cặp vợ chồng vô sinh - hiếm muộn hiện thực hóa khát khao làm cha mẹ sau hành trình dài đằng đẵng đi “tìm con”.
Nhưng có một thực tế là đa phần các cặp vợ chồng tìm đến giải pháp IVF đã hiếm muộn lâu năm, vợ chồng lớn tuổi khiến chất lượng trứng/tinh trùng suy giảm. Từ đó dẫn đến việc chuyển phôi không thành công, hoặc thành công nhưng tiềm ẩn nhiều nguy cơ con mắc các bất thường di truyền có thể gây dị tật bẩm sinh. Và kỹ thuật sàng lọc phôi (hay xét nghiệm di truyền tiền làm tổ - PGT) ra đời đã giúp gia tăng tỷ lệ thành công khi làm IVF và “trút bỏ” nỗi lo sinh con mắc bệnh di truyền cho các cặp vợ chồng.

Sau 10 năm mòn mỏi tìm con, vợ chồng chị Nguyễn Ngọc L. (40 tuổi, Hà Nội) đã chào đón thiên thần nhỏ “Phô Mai” nhờ phương pháp IVF kết hợp xét nghiệm sàng lọc phôi.
Được biết, trước khi “gặt hái quả ngọt” , vợ chồng chị L. đã đi hết trời Nam - đất Bắc. Thế nhưng suốt 10 năm ròng rã, những gì anh chị nhận được chỉ là những nỗi thất vọng, hụt hẫng. Qua thăm khám, các bác sĩ tại IVF Hồng Ngọc phát hiện chị có một khối u xơ tử cung khá lớn, với kích thước lên tới 3,79×3,16cm. Thêm nữa, vợ chồng chị L. tuổi đã khá cao, việc điều trị sẽ có phần khó khăn hơn.
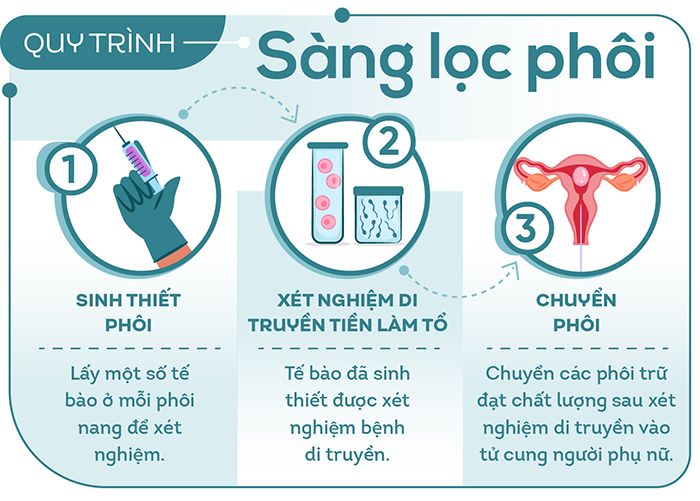
Để có thể tiến hành quy trình thụ tinh ống nghiệm, trước tiên các bác sĩ phải xử lý khối u tử cung. Thật may, khối u chị L. không chứa các tế bào ác tính nên bác sĩ đã quyết định điều trị triệt bằng phương pháp nội tiết. Sau khi khối u được xử lý thành công, quy trình IVF được thực hiện từng bước nghiêm ngặt trên hệ thống máy móc hiện đại được nhập khẩu từ Châu Âu. Đặc biệt, hệ thống nuôi cấy phôi time-lapse giúp đo chính xác nhất các pha phát triển của phôi, cho phép chọn lọc phôi chất lượng nhất để chuyển vào buồng tử cung. Bên cạnh đó, tuổi chị L. khá cao nên được chỉ định tiến hành thêm sàng lọc phôi. Sau quá trình sàng lọc cẩn thận, các bác sĩ thu được duy nhất một phôi tốt, và đây cũng là cơ hội duy nhất để chị L. có thể được làm mẹ thêm một lần nữa.
Và rồi phép màu từ khoa học đã đến, chị L. đã đậu thai ngay trong lần chuyển phôi tiên. Gần 9 tháng sau đó mọi việc diễn ra rất suôn sẻ khi thai kỳ phát triển ổn định. Tuy nhiên, đến tuần thứ 37 các bác sĩ phát hiện chị L. có sẹo mổ tử cung mỏng, hình thái không tốt, có thể gây nguy hiểm đến sức khỏe của cả 2 mẹ con. Lúc này, tiến hành mổ lấy con là lựa chọn tốt nhất. Sau quá trình mổ, chị L. và em bé đều khỏe mạnh. Bé “Phô Mai” là món quà tuyệt vời dành cho vợ chồng chị L. sau hơn 10 năm kiên trì trên hành trình “tìm con”.

Chặng đường tìm con của các cặp vợ chồng vô sinh - hiếm muộn đã muôn vàn khó khăn. Nhưng với những cặp đôi không may mắc bệnh di truyền thì khó khăn càng chồng chất. Và kỹ thuật sàng lọc phôi ra đời là "cứu cánh" cho các cặp vợ chồng mang gene bệnh vẫn có thể đón con yêu khỏe mạnh.
Điển hình như trường hợp chị Nguyễn Thị C. (ở Thạch Thất, Hà Nội), vợ chồng chị đều mang trên mình những bệnh lý về mặt di truyền. Bản thân chị C. gặp vấn đề tật khuyết một bên mắt, còn chồng của chị gặp chứng bệnh giảm thị lực - đây đều là hai bệnh lý xảy ra do đột biến về gene và có khả năng di truyền sang con lên đến hơn 70%.
Qua quá trình thăm khám và thực hiện các xét nghiệm, với trường hợp vợ chồng chị C. thì phương án tốt nhất được bác sĩ lựa chọn là thực hiện IVF và kết hợp phương pháp xét nghiệm di truyền tiền làm tổ để lựa chọn phôi khỏe mạnh nhất. Sau hai lần chuyển phôi thất bại, niềm vui đã đến với vợ chồng chị trong lần chuyển phôi thứ 3. May mắn, suốt quá trình thai kỳ mọi việc diễn ra thuận lợi và em bé Thóc nặng 3kg đã cất tiếng khóc chào đời khỏe mạnh.


Tại Việt Nam, có khoảng 1,5 triệu trẻ chào đời mỗi năm, trong số đó có từ 2 - 3% trẻ bị dị tật bẩm sinh dẫn đến chậm phát triển thể chất, trí tuệ, vận động, ảnh hưởng tâm lý và khó hòa nhập với xã hội.
Với những người mẹ làm IVF, tỷ lệ con sinh ra bị dị tật bẩm sinh là rất cao do phần lớn các ca hiếm muộn đều là người phụ nữ lớn tuổi, chất lượng trứng không còn đảm bảo. Do đó việc sàng lọc phôi là phương pháp vô cùng quan trọng trong việc đảm bảo các em bé sinh ra được khỏe mạnh và không mang các bệnh lý di truyền.

Sàng lọc phôi có thể phát hiện được đến 2.000 bệnh lý, dị tật bẩm sinh, đồng thời tỷ lệ chính xác lên tới 98%. Trong đó, một số dị tật bẩm sinh liên quan đến bất thường nhiễm sắc thể (NST) thường gặp như: Bất thường NST 21 (hội chứng Down), bất thường NST 18 (hội chứng Edwards), bất thường NST 13 (hội chứng Patau), thể đơn nhiễm X (hội chứng Turner), tam nhiễm X (hội chứng Triple X hay hội chứng siêu nữ), hội chứng XYY (hội chứng Jacobs hay hội chứng siêu nam)... Ngoài những bất thường về NST, sàng lọc phôi thai giai đoạn tiền làm tổ còn có thể phát hiện các bệnh lý do di truyền như: Bệnh tan máu bẩm sinh (Thalassemia), bệnh máu khó đông (Hemophilia), bệnh loạn dưỡng cơ…
Theo BS. Nguyễn Hồng Hạnh, hiện nay có 3 loại xét nghiệm di truyền tiền làm tổ phổ biến, gồm:
PGT-M: Xét nghiệm giúp các cặp vợ chồng lựa chọn những phôi thai không mắc các bệnh về gene do cha mẹ mang bất thường di truyền đơn gene để lại như: bệnh tan máu bẩm sinh, bệnh máu khó đông…
PGT-A: Xét nghiệm giúp phát hiện những bất thường lệch bội và thường được chỉ định trong các trường hợp như: Nữ giới lớn tuổi, có tiền sử thất bại chuyển phôi nhiều lần, sảy thai liên tiếp…
PGT-SR: Xét nghiệm được chỉ định trong trường hợp vợ chồng gặp các bất thường NST như: Mất đoạn, nhân đoạn, chuyển đoạn cân bằng…
Thực tế, sàng lọc phôi không được khuyến cáo thực hiện đồng loạt cho tất cả mọi người, chỉ những người có tiêu chuẩn nhất định như phụ nữ trên 35, trong gia đình có người mắc bệnh về di truyền, người bị sảy thai hoặc thai lưu liên tiếp hoặc những người làm IVF nhiều lần thất bại mà chưa rõ nguyên nhân mới nên sàng lọc phôi.
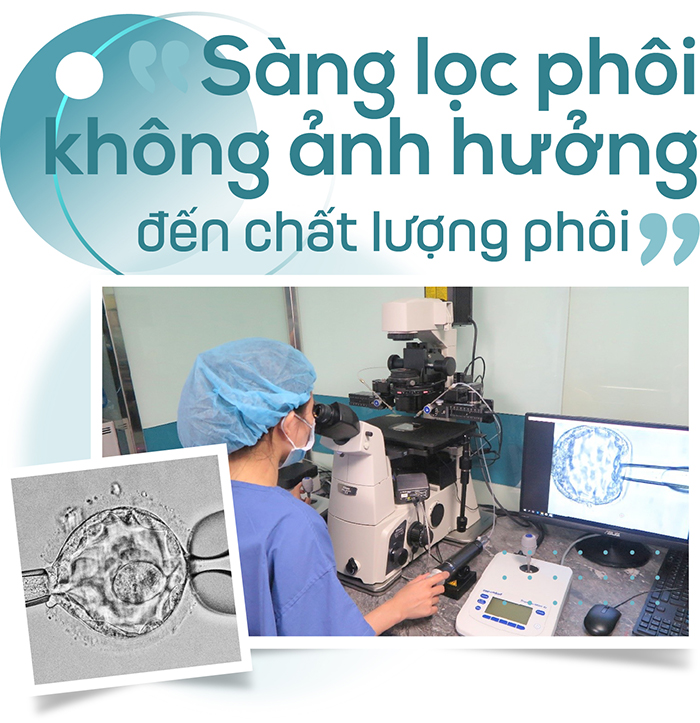
BS. Nguyễn Hồng Hạnh cho biết, với sàng lọc phôi, các bác sĩ thường thực hiện với phôi ngày 3 hoặc ngày 5. Tuy nhiên, hiện nay đa phần sẽ sàng lọc phôi ngày 5, bởi các ưu điểm là cho kết quả chính xác cao, có thể lấy được nhiều tế bào để đánh giá.
Thông thường một phôi nang có khoảng 200 tế bào. Thành phần của phôi nang gồm phần bên ngoài (hay còn gọi là trophectoderm) - đây là phần chính để phát triển thành nhau thai, có nhiệm vụ cung cấp dinh dưỡng cho thai - và khối các tế bào trong (hay còn gọi là inner cell mass) - đây là phần chính để phát triển thành thai nhi sau này. Và khi sinh thiết, các bác sĩ sẽ sinh thiết khoảng 8-10 tế bào của phần trophectoderm và không can thiệp hay gây ảnh hưởng gì đến khối các tế bào trong. Chính vì vậy, việc sàng lọc phôi sẽ không gây ảnh hưởng đến chất lượng phôi.
"Hiện tại, IVF Hồng Ngọc đang sử dụng công nghệ sàng lọc phôi tiến tiến nhất hiện nay đó là NGS thế hệ mới, có thể phát hiện bất thường đến từng đoạn nhỏ NST giúp lựa chọn được phôi chất lượng tốt về mặt di truyền, giảm khả năng sảy thai, và giảm thiểu tối đa tỷ lệ trẻ sinh ra mắc các bệnh về di truyền", BS. Nguyễn Hồng Hạnh cho biết.
Chi phí làm sàng lọc phôi tùy thuộc vào nhiều yếu tố như kỹ thuật sử dụng để chẩn đoán di truyền tiền làm tổ. Thông thường chi phí làm sàng lọc phôi sẽ dao động từ 15-18 triệu/phôi. Mặc dù việc sàng lọc phôi không ảnh hưởng nhiều đến chất lượng của phôi, tuy nhiên chỉ làm khi có chỉ định cần thiết của bác sĩ.
Như vậy, với sự phát triển của y học hiện đại, phương pháp xét nghiệm di truyền tiền làm tổ đã mở ra cơ hội cho các cặp vợ chồng vô sinh - hiếm muộn, mang gene bệnh di truyền có thể sinh ra những em bé khỏe mạnh, loại trừ được nguy cơ mắc bệnh và cho con một tương lai "khỏe thể chất - đẹp tâm hồn".























Bình luận của bạn