Trong thực tế điều trị bằng kháng sinh có thể làm gia tăng nguy cơ nhiễm bệnh, nhất là khi khuẩn Clostridium difficile (viết tắt: C.diff.) sắm vai thủ phạm. Mặc dù các bác sĩ tích cực tìm cách hạn chế các bệnh đường ruột gây ra bởi C. diff., song tình trạng nhiễm bệnh vẫn ngày càng nhiều, ngày càng nghiêm trọng và khó chữa trị.

Những cư dân của ruột
Cơ thể con người tràn ngập vi khuẩn. Thân thể mỗi người bao gồm khoảng 10 ngàn tỷ tế bào, trái lại số lượng vi khuẩn ký sinh trong cơ thể lên tới 100 ngàn tỷ. Đa số vô hại, thậm chí những đặc tính hắc ám cũng cư xử "có tình", nhất là khi chúng cộng sinh với những mô đã "thích nghi" với chúng.
Đường tiêu hóa là thí dụ mẫu mực của sự cộng sinh của con người với những vi sinh vật ký sinh. Trung bình ở đó định cư từ 500 đến 1.000 loài vi sinh vật khác nhau. Đa số tuyệt đối sống ở bộ phận thấp của đường tiêu hóa, trong ruột già. Thành phần chủ yếu của phân và vi sinh vật.
Cư dân đông đảo nhất của đường tiêu hóa là khuẩn E. coli, Proteus, Klebsiella, Enterococcus và Bacteroides. Tất cả đều có thể gây bệnh nguy hiểm, nếu thâm nhập vào máu hoặc tấn công mô. Tuy nhiên sống trong ruột già chúng vô hại, thậm chí còn hữu ích. Bình thường vi khuẩn ruột già tạo ra vitamin K, kích thích hệ đề kháng và giúp xác lập trạng thái cân bằng giữa các thành phần của nó và vô hiệu hóa những hợp chất hóa học độc hại. Vai trò quan trọng khác của các loài vi sinh vật thông thường là chống lại và loại bỏ những nhân tố gây bệnh tiềm tàng, trong đó có khuẩn C. diff.
Số liệu thống kế trong vai chính
C.diff là nguyên nhân chính nhiẽm bệnh tiêu chảy, song nó chỉ đóng vai phụ trong các vi khuẩn đường ruột. Chỉ có từ 1 đến 3% người trường thành khỏe mạnh có C. diff. trà trộn trong các vi khuẩn đường ruột thông thường. Thậm chí khi ấy C. diff. cũng hiện diện với số lượng không nhiều và thường vô hại.
Chuyện gì xảy ra, khiến kẻ sắm vai phụ trở thành một trong những nhân tố gây bệnh chính? Thật phi lý, bởi tất cả vì lỗi của thuốc kháng sinh. Nhiệm vụ của thuốc kháng sinh là kìm hãm hoặc tiêu diệt vi trùng. Một khi sử dụng đúng, mục đích đánh phá của kháng sinh là những vi trùng hung hãn gây bệnh. Tuy nhiên thậm chí nếu như hoàn thành nhiệm vụ, cũng không tránh khỏi tình trạng thuốc kháng sinh gây tổn hại vi khuẩn vô tội sống trong cơ thể. Một khi thiếu hụt đội quân bình thường "vô tội", khoảng trống này sẽ được C. diff. nhanh chóng tranh thủ thay thế. - Nhất là ở những bệnh nhân phải nằm viện, trong đó nhiều người đã suy nhược và khó sống với tình trạng tiêu chảy và sốt cao.
Nhận dạng C. diff.
Các nhà khoa học đã phát hiện chân tướng C.diff. từ năm 1935, song mãi đến năm 1978 người ta mới nhận ra nó là nguyên nhân chính dẫn đến tiêu chảy liên quan đến thuốc kháng sinh. Sự gia tăng các ca mắc bệnh trong những năm 70 thế kỷ XX liên quan với việc sử dụng phổ biến thuốc kháng sinh: clindamycyn. Suốt 20 năm tiếp theo sự bành trướng của C. diff. càng được kích động bởi việc sử dụng tràn lan các thuốc kháng sinh có phạm vi tác dụng rộng thuộc gia đình penicylin và cefalosporyn, còn đầu thế kỷ này fluorochinolon là tác nhân gây ra sự xuất hiện biến thể C.diff. nguy hiểm mới.
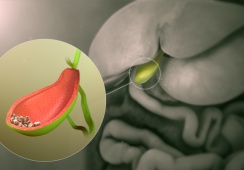
Clostrodium difficile được xếp loại vi khuẩn yếm khí, bởi nó phát triển trong điều kiện thiếu oxy. Các bào tử (mầm bệnh) C. diff. bất động và không tích cực về mặt trao đổi chất, vậy nên không gây bệnh. Nhưng đồng thời chúng có khả năng đề kháng cao, rất khó tiêu diệt bằng các biện pháp khử trùng và thậm chí cả thuốc kháng sinh mạnh nhất.
Nạn nhân C. diff. đào thải mầm bệnh trong phân ra khỏi cơ thể. Nếu không chú ý, mầm bệnh có thể dính vào tay, dụng cụ gia đình và thực phẩm, và tiếp theo có thể thâm nhập vào người khác. Mầm bệnh hồi sinh trong đường tiêu hóa người xa lạ, tuy nhiên trong những tình huống cơ thể khỏe mạnh những vi khuẩn thông thường khác kiểm soát sự bành trướng của chúng và bệnh không phát triển. Tuy nhiên C. diff sẽ giành ưu thế - nếu vi khuẩn hữu ích bị thuốc kháng sinh tiêu diệt. Chúng sinh sôi và phát triển, sản xuất độc tố gây tổn thương niêm mạc ruột già, dẫn đến tiêu chảy, viêm ruột và thậm chí tử vong. Các chủng C.diff. thông thường sản xuất hai độc tố gây tổn thương ruột có tên là độc tố A và B; những chủng C.diff. biến thể tạo ra tới 16 lần lớn hơn độc tố A và 23 lần lớn hơn độc tố B.
Ai mắc bệnh?
Đa số nạn nhân là bệnh nhân trong các bệnh viện hoặc nhà dưỡng lão - chủ yếu điều trị bằng thuốc kháng sinh. Thực tế tất cả thuốc kháng sinh đều có thể mở đường cho C. diff. phát triển, song nhiều nhất là các kháng sinh mạnh sử dụng trong điều trị bệnh đường tiêu hóa. Tạo điều kiện thuận lợi cho nhiễm bệnh ngoài việc sử dụng clindamycyn, còn có penicylin phổ rộng, cefalosporyn và fluorochinolon. Đối tượng đặc biệt bị đe dọa là bệnh nhân những bệnh nghiêm trọng và nằm viện dài ngày, người cao tuổi (trên 65). Bởi lẽ axit dạ dày trợ giúp vi khuẩn hữu ích tiêu diệt C.diff., những thuốc đau dạ dày mạnh thuộc gia đình ức chế nhu động của cơ quan này cũng có thể làm gia tăng khả năng nhiễm bệnh.
Triệu chứng
Người khỏe mạnh có thể là vật mang C. diff. song không hề biết. Trong một số trường hợp vì lý do biến thể C. diff. không tạo ra độc tố, trong những trường hợp khác - số lượng cá thể C. diff. chưa đủ để gây bệnh và có thể vì trong máu vật chủ có sẵn kháng thể vô hiệu hóa độc tố A và B.
Một khi C. diff đã gây rắc rối, triệu chứng xuất hiện từ nhẹ đến nặng, thậm chí có thể đe dọa tính mạng. Người ta gọi tắt chứng bệnh nguy hiểm là CDAD (viêm màng nhầy ruột già).
Nhẹ nhất CDAD tiến triển dưới dạng tiểu chảy nước, tối thiểu ba lần/ngày kèm với tình trạng đau thắt bụng dưới. Không ra máu, không sốt, bệnh nhân có số lượng bạch cầu bình thường.
Nặng hơn, nạn nhân bị tiểu chảy nhiều hơn, đau bụng và sốt. Thường xuyên buồn nôn. Cho dù mắt thường không nhìn thấy máu trong phân, song qua xét nghiệm có thể phát hiện dấu tích ruột chảy máu. Xét nghiệm máu cho kết quả số lượng bạch cầu vượt chuẩn.
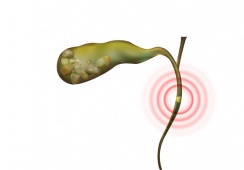
Trường hợp CDAD nghiêm trọng, thân nhiệt và số lượng bạch cầu của nạn nhân rất cao, áp huyết tụt (có thể nguy hiểm), bởi tiêu chảy cấp dẫn đến tình trạng cơ thể mất nước. Tình trạng ruột mất máu có thể nguy kịch. Ở dạng bi đát nhất, CDAD gây ra biến chứng có tên nhiễm độc ruột già mở rộng, hậu quả có thể dẫn đến ruột thủng nhiều chỗ.
Kìm hãm và kiểm soát
Có thể ngăn ngừa lây nhiễm C. diff., nếu chẩn đoán nhanh CDAD. Nếu có thể, nên lập tức chuyển bệnh nhân vào phòng cách ly có toa-lét. Các bác sĩ, hộ lý và nhân viên hỗ trợ cần rửa tay, đeo găng tay và sử dụng áo choàng trước khi tiếp xúc với người bệnh. Cần cởi găng tay, áo choàng và vứt bỏ trong thiết bị an toàn thích hợp - sau khi ra khỏi phòng bệnh.
Hầu hết các cơ sở y tế sử dụng cồn để rửa tay, tuy nhiên bào tử C.diff. đề kháng với cồn. Vì thế sau khi tiếp xúc với vi trùng này, sau khi rửa tay bằng cồn nên dùng thêm xà phòng. Cho dù không giết được bào tử C. diff., song xà phòng có thể làm sạch tay.
Bởi lẽ bào tử C. diff. có thể tồn tại trên bề mặt khô nhiều tháng, để khử trùng phòng ở bệnh nhân tốt nhất nên dùng podchloryn.
Một khi CDAD tấn công gia đình, việc thường xuyên rửa tay bằng xà phòng là việc làm cần thiết cả với người bệnh và những ai tiếp xúc với họ. Những bệnh nhân tiêu chảy không nên chuẩn bị món ăn cho người khác, nếu có điều kiện - nên sử dụng dụng cụ và toa-lét riêng.
Cẩn thận với thuốc kháng sinh
C.diff. là vi trùng cũ, song dịch bệnh CDAD vẫn còn mới mẻ. Chính thuốc kháng sinh đã biến chi tiết y học thú vị thành mối đe dọa nghiêm trọng.
Kháng sinh là tân duợc kỳ diệu, song các bác sĩ nên hướng dẫn người bệnh sử dụng hợp lý. Vấn đề là chỉ sử dụng khi thật sự cần thiết, cần lựa chọn loại thuốc đơn giản nhất, phạm vi tác dụng hẹp và ngừng ngay - khi đã khỏi bệnh.
























Bình luận của bạn