.png) Chế độ ăn uống quá nghiêm khắc khiến cho người bệnh bị thiếu chất dinh dưỡng
Chế độ ăn uống quá nghiêm khắc khiến cho người bệnh bị thiếu chất dinh dưỡng
Đái tháo đường: Các tín hiệu ‘SOS’ của đường huyết
Thay đổi lối sống để phòng chống đái tháo đường
Tế bào gốc - Hy vọng mới trong điều trị đái tháo đường
Phẫu thuật giảm cân làm giảm nguy cơ bị đái tháo đường
1. Không đi khám bác sỹ, chỉ đi hỏi thuốc chữa
Với sự trợ giúp của "bác sỹ" internet, nhiều người đã tự khám, chẩn đoán bệnh đái tháo đường ở nhà thông qua một vài triệu chứng không rõ nét. Sau đó, họ cũng tìm kiếm các loại thuốc đái tháo đường qua mạng hoặc người thân, bạn bè. Tuy nhiên, điều này có thể gây tác hại nghiêm trọng cho sức khỏe.
 Không nên tự ý "bắt bệnh" qua internet
Không nên tự ý "bắt bệnh" qua internet
Nên sử dụng thuốc theo sự chỉ định của bác sỹ vì mỗi bệnh nhân đái tháo đường cần một liều lượng thuốc khác nhau. Thông thường, người già bị đái tháo đường không nên sử dụng những loại thuốc thúc đẩy tiết insulin loại mạnh, nên lựa chọn những loại thuốc không thúc đẩy tiết insulin hoặc thuốc hạ đường huyết không có tác dụng thúc đẩy rõ rệt. Hiện nay có rất nhiều loại thuốc mới giúp hạ đường huyết, đối với các loại thuốc này, bắt buộc phải có sự chỉ dẫn của bác sỹ mới được sử dụng.
2. Đường huyết hạ càng thấp càng tốt
Theo "kim chỉ nam" điều trị bệnh đái tháo đường, bệnh nhân đái tháo đường sau khi điều trị, lượng đường huyết khi đói tốt nhất là nên nhỏ hơn 6,1mmol/l, đường huyết sau khi ăn 2 giờ nên nhỏ hơn 8,0mmol/l, protein đường hóa trong máu nên nhỏ hơn 7,0%.
 Giữ đường huyết ở trạng thái lý tưởng hầu như là không thể
Giữ đường huyết ở trạng thái lý tưởng hầu như là không thể
Thế nhưng, theo các chuyên gia, muốn giữ đường huyết ở trạng thái lý tưởng hầu như là không thể. Nếu bệnh nhân cứ cố gắng để giảm lượng đường huyết xuống tiêu chuẩn thì khi đạt được điều này, 100% bệnh nhân đã bị đường huyết thấp. Nguy cơ của đường huyết thấp không hề nhỏ hơn đường huyết cao, đôi khi còn nguy hiểm hơn nhiều.
Đối với người 70 - 80 tuổi, tiêu chuẩn đường huyết còn 7mmol/l khi đói và 10mmol/l sau khi ăn. Nếu giảm lượng đường huyết của người già xuống tới chỉ số đường huyết của người bình thường sẽ có thể xuất hiện triệu chứng như chóng mặt, toát mồ hôi, buồn nôn,…
3. Ăn uống, vận động quá nghiêm khắc

Ăn uống khoa học không phải là hạn chế ăn uống, vận động thích hợp không phải là vận động quá nhiều.
PGS.TS. Nguyễn Thị Lâm, Phó Viện trưởng Viện Dinh dưỡng Quốc gia cho biết, nhịn ăn, ăn ít hơn nhu cầu hoặc loại bỏ hoàn toàn tinh bột, trái cây chín… là một trong những sai lầm phổ biến của nhiều người khi biết mình mắc bệnh đái tháo đường. Tình trạng này khiến cơ thể người bệnh thiếu dưỡng chất, thúc đẩy nhanh các biến chứng của đái tháo đường.
4. Đái tháo đường type 2 không cần tiêm insulin
Từ lâu, insulin đã được sử dụng trong điều trị bệnh đái tháo đường. Đây là loại hormone có bản chất protein duy nhất trong cơ thể có tác dụng làm giảm đường huyết. Đối với đái tháo đường type 1, việc điều trị bằng insulin là bắt buộc và có tính chất liên tục, đều đặn và vĩnh viễn.
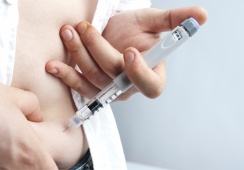
 Người bệnh đái tháo đường type 2 cũng cần tiêm insulin theo chỉ định của bác sỹ
Người bệnh đái tháo đường type 2 cũng cần tiêm insulin theo chỉ định của bác sỹ
Bệnh đái tháo đường type 2 chiếm khoảng 90 - 95% trong tổng số bệnh nhân đái tháo đường, thường gặp ở lứa tuổi trên 40. Rất nhiều người cho rằng chỉ có bệnh nhân đái tháo đường type 1 mới cần tiêm insulin, bệnh nhân đái tháo đường type 2 thì không. Theo các chuyên gia, các bệnh nhân đái tháo đường type 2 lâu năm đều có tình trạng kháng insulin và bài tiết không đủ insulin, tiêm insulin có thể kiểm soát đường huyết hiệu quả, từ đó giảm thiểu các biến chứng xảy ra.
5. Nhiệt độ bảo quản insulin càng thấp càng tốt
Nhiều người cho rằng nhiệt độ bảo quản insulin càng thấp càng tốt, trên thực tế không phải như vậy. Insulin tự tiêm tại nhà nên bảo quản ở nhiệt độ 2 - 10 độ C, thông thường phải để ở ngăn dưới cùng trong ngăn mát tủ lạnh. Thành phần chính của insulin là protein, nếu bị đông lạnh, protein sẽ ngừng hoạt động. Khi đi du lịch dã ngoại bên ngoài, insulin để ở nhiệt độ phòng bình thường không quá 1 tháng.



























Bình luận của bạn