



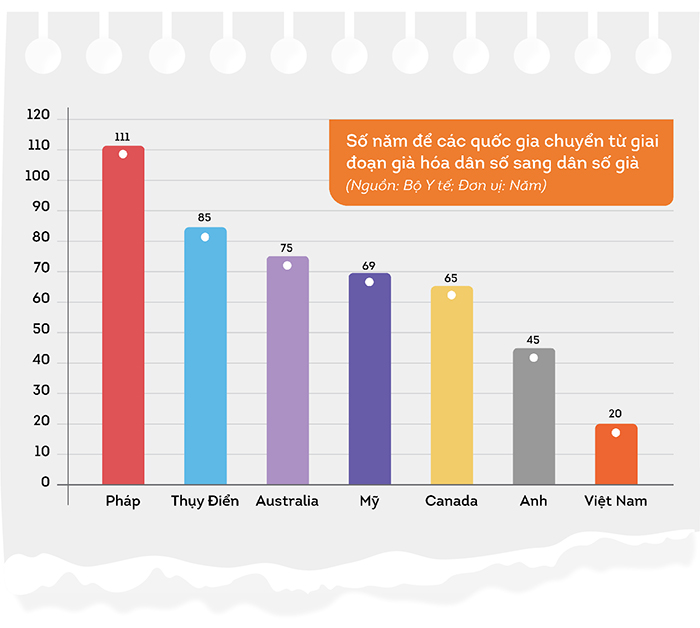
Theo báo cáo Ngân hàng Thế giới (WB) công bố vào năm 2021, Việt Nam chỉ có 20 năm sẽ bước vào giai đoạn “dân số già”. Trong khi các quốc gia phát triển mất tới hàng thập kỷ để chuyển sang giai đoạn này: Pháp (115 năm), Mỹ (69 năm), Nhật Bản và Trung Quốc 26 năm.

Tuy nhiên, tuổi thọ tăng cao không đồng nghĩa với sức khỏe tốt. Quá trình lão hóa khiến người cao tuổi có nguy cơ mắc hàng loạt bệnh mạn tính, phổ biến nhất là tăng huyết áp, tim mạch, tiêu hóa, cơ xương khớp, sa sút trí tuệ. Ước tính tạo Việt Nam, 51% người cao tuổi mắc ít nhất một bệnh mạn tính. Đây sẽ là một gánh nặng lớn với ngành y tế, đặc biệt khi thời gian chuẩn bị về mặt xã hội - hệ thống y tế của nước ta không còn nhiều.
Theo Tổng điều tra dân số và nhà ở năm 2019, đặc điểm của xu hướng già hóa dân số nước ta là ở nhóm tuổi càng cao, số người cao tuổi sống ở nông thôn lại tăng lên, đặc biệt là tỷ lệ người sống một mình. Khoảng 35% người cao tuổi vẫn đang làm việc với mục tiêu tạo ra kinh tế, phụ giúp con cháu, chứ không chỉ để duy trì chức năng và đóng góp xã hội. Xu hướng mô hình gia đình thay đổi dần từ gia đình truyền thống sang gia đình hạt nhân, cùng với đô thị hóa cũng là một trong những nguyên nhân khiến việc chăm sóc sức khỏe người cao tuổi gặp nhiều khó khăn.
Theo PGS.TS Hồ Thị Kim Thanh – Trưởng Bộ môn Y học Gia đình, Giám đốc Trung tâm Đào tạo và Chăm sóc Sức khỏe cộng đồng, Bệnh viện Đại học Y Hà Nội, từ đặc điểm kinh tế - xã hội, việc chăm sóc người cao tuổi tại nước ta gặp phải nhiều thách thức.
Thứ nhất, người cao tuổi mắc nhiều bệnh lý, đặc biệt là gánh nặng bệnh tật kép do các bệnh mạn tính không lây và bệnh cấp tính. Các cơ sở y tế, trung tâm y tế gần nhà không thể đáp ứng được các yêu cầu điều trị, kiểm soát các bệnh lý này. Trường hợp bệnh nặng, có biến chứng, gia đình, con cháu sẽ phải đưa người bệnh tới các tuyến trên, làm tăng chi phí gián tiếp cũng như nhu cần cần chăm sóc người cao tuổi. Tuổi thọ trung bình của người Việt hiện nay là 73 tuổi, nhưng tuổi thọ khỏe mạnh chỉ ở khoảng 70 tuổi ở nữ và 63 tuổi ở nam. Chỉ có khoảng 30% người cao tuổi nghĩ mình có sức khỏe bình thường, khỏe mạnh.
Thứ hai, người cao tuổi có nhu cầu chăm sóc cao nhưng không được đáp ứng. Có 27% người cao tuổi cần tới công cụ hỗ trợ như kính lão, máy trợ thính. 59,5% gặp khó khăn khi nhai nuốt mà không tìm được nguồn thực phẩm, cách chế biến phù hợp. Có thể nói, người cao tuổi gặp nhiều khó khăn trong các hoạt động cơ bản hàng ngày như ăn uống, tắm giặt, sinh hoạt cá nhân, cần tới sự hỗ trợ chủ yếu từ bạn đời và các thành viên trong gia đình.
Thứ ba, vấn đề y đức, pháp lý trong chăm sóc sức khỏe, y tế cho người cao tuổi đã có sự cải thiện đáng kể. Nhiều rào cản, định kiến về tuổi già đã bị phá vỡ, hướng tới khuyến khích người cao tuổi “sống vui, khỏe, có ích”. PGS.TS Kim Thanh ghi nhận, nhiều trường hợp bệnh nhân ngoài 90 tuổi vẫn được thay khớp háng thành công, được tiếp tục điều trị. Tuy nhiên, trong xã hội vẫn còn tồn tại quan niệm “từ chối điều trị vì không còn sống được bao lâu”, tồn tại tình trạng lạm dụng người cao tuổi về cả vật chất lẫn tinh thần. Môi trường mạng phát triển cũng kéo theo nhiều mối nguy hiểm với người cao tuổi như bị lừa đảo, chiếm đoạt tài sản…
Thứ tư, chi phí y tế để điều trị, chăm sóc người cao tuổi tốn kém hơn nhiều so với người trẻ tuổi, có thể gấp 7-10 lần. Nguyên nhân là bởi người già mắc nhiều bệnh, bệnh nặng hơn và nằm viện lâu hơn. Trải qua một thời kỳ chiến tranh dài, chắt chiu hết cho con cháu, người cao tuổi hiện nay có mức độ tích lũy rất thấp. Các dịch vụ xã hội dành riêng cho người cao tuổi chưa phổ biến rộng khắp.
Thứ năm, hiện nay Việt Nam đang thiếu nguồn lực trong lĩnh vực chăm sóc sức khỏe người cao tuổi. Bác sĩ lão khoa, điều dưỡng có kinh nghiệm, hệ thống viện dưỡng lão, hệ thống người hỗ trợ trong cộng đồng hiện rất ít. Bộ môn Lão khoa mới chỉ mới đi vào đào tạo bác sĩ chuyên ngành tại 2 trường Đại học Y Hà Nội và Đại học Y Dược TP.HCM. Các chuyên gia y tế cũng đề xuất để chăm sóc toàn diện cho người già và tiến tới đáp ứng nhu cầu khi tỷ lệ người cao tuổi tăng lên, các bệnh viện đều cần thành lập khoa lão để tiếp nhận điều trị cho người cao tuổi.
Ngoài ra, nhu cầu hiện nay là cần thành lập hệ thống viện dưỡng lão, trung tâm chăm sóc ban ngày cung cấp dịch vụ cho người cao tuổi. Người già đa phần vẫn ở nhà, ốm đau mới tới bệnh viện, con cháu không có nhiều thời gian cũng như kiến thức chuyên môn để chăm sóc ông bà, cha mẹ.

Già hóa dân số được xem là một trong những thành tựu của quá trình phát triển kinh tế - xã hội gắn liền với sự gia tăng tuổi thọ của con người. Theo GS Nguyễn Đình Cử - Nguyên Viện trưởng Viện Dân số và các vấn đề xã hội, Đại học Kinh tế Quốc dân, già hóa dân số trên thế giới cũng như ở nước ta là hoàn toàn không thể đảo ngược và ngày càng trầm trọng, bởi mức sinh ngày càng thấp, tuổi thọ ngày càng cao nên tỷ lệ người cao tuổi trong tổng dân số ngày càng lớn. Điều này nhấn mạnh nhu cầu cấp thiết của việc đảm bảo người cao tuổi già hóa khỏe mạnh.
Sinh lão bệnh tử là quy luật mà con người không thể cưỡng lại được, khiến sức khỏe của người cao tuổi suy giảm theo năm tháng. Tuy nhiên, PGS.TS Kim Thanh cho hay, sức khỏe nội sinh của người cao tuổi vẫn có thể duy trì, phát huy nếu có biện pháp khám sức khỏe định kỳ, sàng lọc và hỗ trợ phù hợp ở từng giai đoạn.

Để đối phó với già hóa dân số, hay “già hóa chủ động”, Việt Nam có thể học tập kinh nghiệm tăng cường độ bao phủ của các chính sách bảo hiểm y tế từ các quốc gia dân số già trong khu vực như Nhật Bản. Về tài chính, người cao tuổi cần được tạo điều kiện để đảm bảo tài chính vững mạnh, cũng như giảm gánh nặng liên quan tới chăm sóc y tế. Hệ thống bảo hiểm y tế toàn dân của Nhật Bản có từ những năm 1960, nhưng quốc gia này cũng đã tiến hành cải cách hệ thống phúc lợi nhiều lần nhằm hướng tới chăm sóc toàn diện hơn cho người cao tuổi. Đến năm 2000, khi Nhật Bản trở thành xã hội già hóa, việc chăm sóc dài hạn đã được tách khỏi chương trình bảo hiểm chăm sóc y tế. Hình mẫu hệ thống bảo hiểm chăm sóc dài hạn (Long-Term Care Insurance - LTCI) của Nhật Bản cũng được áp dụng tại Hàn Quốc, giúp hầu hết người cao tuổi nước này nhận được dịch vụ chăm sóc sức khỏe tại cơ sở y tế, bệnh viện và viện dưỡng lão.
Nhưng ngay tại quốc gia phát triển như Nhật Bản, gánh nặng già hóa dân số cũng gây ra tình trạng thiếu hụt điều dưỡng, nhân viên y tế. Đội ngũ này cũng đang dần già đi, cần được chăm sóc trong khi không có nguồn nhân lực trẻ thay thế. Chăm sóc người cao tuổi trở thành vấn đề của toàn xã hội, chứ không còn gói gọn trong quy mô gia đình. Vì vậy, bên cạnh các chính sách hỗ trợ và giải quyết các vấn đề của người cao tuổi, còn cần có một hệ thống tiếp cận toàn diện hơn về già hóa dân số, giải quyết các vấn đề ảnh hưởng đến cả người trẻ tuổi và người cao tuổi.
Về cơ sở vật chất và nguồn nhân lực chăm sóc y tế, có thể thấy rõ số lượng cũng như chất lượng chưa đáp ứng được nhu cầu thực tiễn. Để giảm gánh nặng điều trị, người dân cần được khuyến khích chăm sóc và bảo vệ sức khỏe ban đầu; Tăng cường công tác dự phòng, sàng lọc và phát hiện bệnh sớm. Ví dụ, bệnh nhân mắc ung thư đến bệnh viện ở giai đoạn muộn dẫn đến chi phí cao, hiệu quả chăm sóc y tế kém. Giải pháp không chỉ tới từ sự phối hợp của các cơ quan Nhà nước, mà còn cần sự tham gia của khu vực tư nhân, đầu tư cung cấp dịch vụ chăm sóc người cao tuổi cũng như ứng dụng công nghệ số trong chăm sóc sức khỏe.

Tại Nhật Bản, công nghệ thông tin đã được áp dụng vào chăm sóc sức khỏe từ xa qua lưu trữ bệnh án điện tử có sự hỗ trợ của trí tuệ nhân tạo (AI); Ứng dụng tư vấn, trò chuyện với nhân viên y tế… Còn ở Việt Nam, Bệnh viện Đại học Y Hà Nội cũng đã triển khai Chương trình chăm sóc số (Digicare) hay “Huấn luyện số”, giúp người bệnh mạn tính cách tự quản lý để cải thiện triệu chứng và nâng cao chất lượng cuộc sống của họ. Đây là đối tượng có nhu cầu quản lý bệnh lâu dài, đồng thời cần được cung cấp các thông tin thiết thực như: Chế độ ăn, lối sống, phương pháp tập thể dục...























Bình luận của bạn