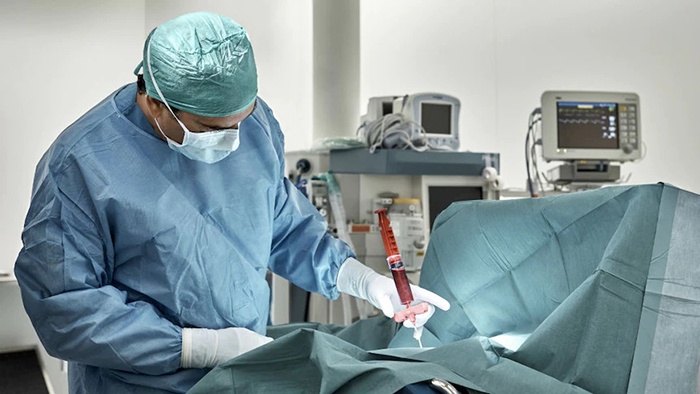
 Ghép tế bào gốc tạo máu là một trong những tiến bộ nổi bật nhất trong y học hiện đại
Ghép tế bào gốc tạo máu là một trong những tiến bộ nổi bật nhất trong y học hiện đại
Biến chứng nguy hiểm của bệnh viêm khớp dạng thấp và cách phòng ngừa
Việt Nam có ca tử vong đầu tiên do bệnh đậu mùa khỉ tại TP.HCM
Có biện pháp nào hỗ trợ tăng hiệu quả giảm run cho người bệnh Parkinson?
Việt Nam có ca tử vong đầu tiên do bệnh đậu mùa khỉ tại TP.HCM
Y tế tuần: Bệnh viện Trung ương Quân đội 108 có Giám đốc mới
Lần đầu tiên điều trị thành công ung thư hạch bằng 2 kỹ thuật cao
Ghép tế bào gốc - cơ hội cho người bệnh ung thư máu
Tại Hội nghị khoa học Tổng kết 10 năm thực hiện ghép tế bào gốc cho bệnh máu ác tính, TS Nguyễn Tuấn Tùng - Giám đốc Trung tâm Huyết học và Truyền máu, Phó Giám đốc BV Bạch Mai cho hay, bệnh nhân ung thư máu ghép tế bào gốc có tỷ lệ sống trên 5 năm trên 50%, cao hơn so với hóa trị đơn thuần.
BV Bạch Mai đã ghép tế bào gốc cho 106 bệnh nhân, chủ yếu mắc các bệnh như đau tuỷ xương, u lympho, rối loạn sinh tủy. Đây là một trong 3 cơ sở điều trị bệnh máu ác tính lớn của cả nước. Ung thư máu hiện là một trong 7 bệnh ung thư có số ca mắc mới cao nhất, tại Việt Nam.
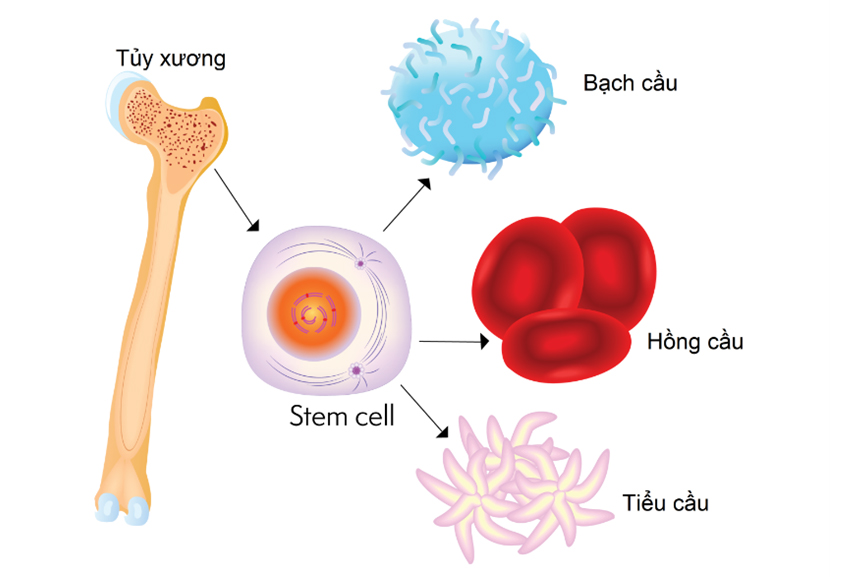
Có thể cấy ghép tế bào gốc tự thân và hoặc ghép đồng loài (từ anh em ruột, máu dây rốn hoặc bố mẹ)
Chị Hoàng Thu Hằng (Vĩnh Phúc) là một trong những bệnh nhân đầu tiên được ghép tế bào gốc đồng loài tại bệnh viện năm 2013. Đến nay, sau 10 năm ghép, sức khoẻ của chị vẫn hoàn toàn khỏe mạnh, đi làm bình thường.
Cấy ghép tế bào gốc tạo máu là quá trình phục hồi tế bào gốc tạo máu cho các bệnh nhân ung thư đã trải qua hóa trị liệu liều cao. Trong kỹ thuật cấy ghép tế bào gốc, các tế bào gốc tạo máu khỏe mạnh được truyền vào cơ thể bệnh nhân, sau đó chúng di chuyển về tủy xương và thay thế các tế bào gốc đã bị phá hủy do hóa xạ trị.

PGS.TS Đào Xuân Cơ - Giám đốc BV Bạch Mai thông tin sẽ mở rộng phạm vi ghép tế bào gốc cho bệnh nhi, người lớn tuổi - Ảnh: Sức khỏe & Đời sống
PGS.TS Đào Xuân Cơ - Giám đốc BV Bạch Mai cho biết hiện ghép tế bào gốc đã trở thành kỹ thuật thường quy. Thời gian tới, bệnh viện sẽ mở rộng phạm vi ghép cho bệnh nhi, người lớn tuổi; Tập trung kỹ thuật mới như liệu pháp miễn dịch tế bào, ghép tế bào gốc điều trị các bệnh tự miễn, chuyển giao kỹ thuật cho tuyến dưới.
Bệnh viện Đa khoa Đức Giang cứu bệnh nhân bị chém gần đứt lìa chân
Tuần qua, Khoa Ngoại tổng hợp, Bệnh viện Đa khoa Đức Giang đã tiếp nhận bệnh nhân nhập viện với vết thương lớn, sốc mất máu, da nhợt trắng, không bắt được mạch mu chân và mạch ống gót. Kíp cấp cứu sơ cứu ban đầu, nẹp cố định đùi cẳng chân, đẩy thẳng phòng mổ.
Bệnh viện huy động hai kíp nối mạch máu và nối thần kinh, gân, cơ xương. Trong mổ, bác sĩ đánh giá đây là một vết thương rất phức tạp, đứt hoàn toàn bó mạch thần kinh vùng khoeo chân. Bác sĩ đã phải truyền 3l máu để hồi sức và phẫu thuật cho người bệnh.
Sau ba tiếng, bàn chân hồng ấm, mạch mu chân, mạch ống gót bắt rõ. Ba ngày sau, bệnh nhân tỉnh táo, tiếp xúc tốt đã thoát sốc, đầu chi hồng ấm còn tê bì cẳng chân. Riêng vết thương ở mỏm cụt bị nham nhở và dập nát nên phải mất thời gian dài điều trị từ hai đến bốn tuần.
Theo các bác sĩ, vấn đề nặng nhất của bệnh nhân không phải là chân bị đứt lìa mà là tình trạng mất máu rất nặng dẫn tới sốc. Nếu không được sơ cấp cứu ban đầu tốt, phần chi thể không được cấp máu quá 6 tiếng sẽ nguy cơ cắt cụt chi cao, ảnh hưởng sức lao động và sinh hoạt sau này. Trường hợp bệnh nhân này may mắn nhập viện kịp thời, bảo toàn chân.
Phẫu thuật cắt bỏ thành công khối tổn thương gây bệnh động kinh hiếm gặp
Khoa Ngoại thần kinh, BV Đà Nẵng vừa phẫu thuật loại bỏ hoàn toàn khối tổn thương gây ra cơn động kinh cho nữ bệnh nhân 19 tuổi. Người nhà cho hay, cách đây ba năm, bệnh nhân bắt đầu xuất hiện những cơn mất ý thức khoảng 2-3 cơn/tuần. Gần đây, bệnh nhân được điều trị động kinh tại Bệnh viện Tâm thần Đà Nẵng và phát hiện khối tổn thương thái dương trái qua chụp MRI tại Bệnh viện Trung ương Huế.
Bệnh nhân tiếp tục được đưa vào Bệnh viện Đà Nẵng để điều trị. Qua kết quả chụp MRI, đo điện não đồ video, điện não giấc ngủ, bệnh nhân được chỉ định phẫu thuật cắt bỏ khối tổn thương gây nên bệnh động kinh.
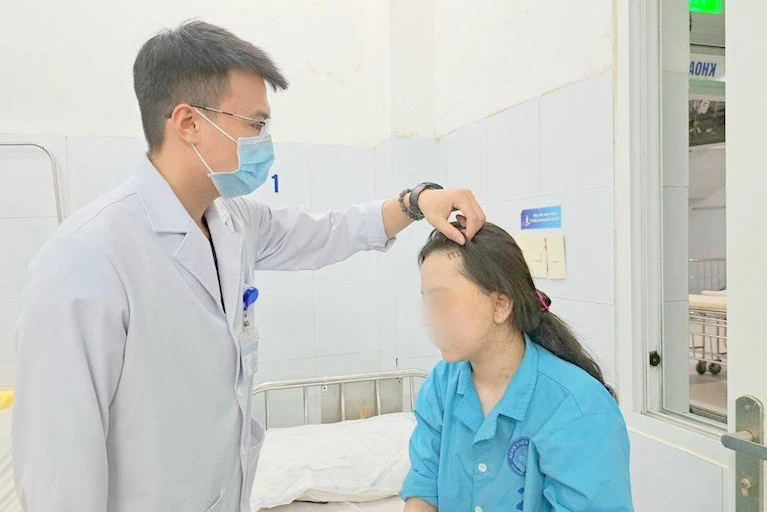
Nữ bệnh nhân phục hồi tốt sau phẫu thuật và tiếp tục được theo dõi theo chương trình quản lý bệnh nhân động kinh - Ảnh: Nhân Dân
Bệnh nhân được đánh giá trước phẫu thuật với sự phối hợp của các chuyên khoa và tham khảo ý kiến từ các chuyên gia phẫu thuật động kinh từ Thái Lan, bác sĩ nội thần kinh Bệnh viện Trung ương Huế. Ekip thống nhất phương án phẫu thuật cắt bỏ chọn lọc sang thương và hạnh nhân, bảo tồn các vùng não chức năng khác cho bệnh nhân.
Với các trang thiết bị hiện đại tại bệnh viện như hệ thống định vị thần kinh trong mổ, theo dõi thần kinh trong mổ (IOM), máy tán hút siêu âm và thực hiện đo điện não đồ bề mặt trong mổ, ca mổ kéo dài 3 tiếng được đánh giá là bài bản và đầy đủ. Hiện, bệnh nhân tỉnh táo, không có cơn co giật, không có khiếm khuyết thần kinh sau mổ, tiếp tục được theo dõi theo chương trình quản lý bệnh nhân động kinh.























Bình luận của bạn