Đặc điểm
Bệnh động mạch ngoại biên, trong đó đại đa số xảy ra ở chi dưới là tình trạng hẹp - tắc lòng mạch do vữa xơ động mạch hoặc viêm nội mạc động mạch. Theo thống kê có khoảng 27 triệu người ở Bắc Mỹ và Châu Âu mắc bệnh động mạch ngoại biên (PAD). Ở những quốc gia phát triển, ước lượng có 16% dân số ở độ tuổi từ 55 tuổi trở lên bị mắc chứng bệnh này. Tuy nhiên, phần lớn những người mắc PAD không tự phát hiện được mình mắc bệnh này bởi vì họ không cảm thấy đau, không cảm thấy khó chịu hay có dấu hiệu thực thể nào.
Hộp PAD không chỉ là bệnh lý ở vị trí tay hay chân mà còn là dấu hiệu báo trước những nguy cơ cao về vấn đề sức khỏe trong tương lai, như là cơn đau tim và đột quỵ.
Tắc nghẽn động mạch gây giảm tưới máu động mạch, dẫn đến một số hậu quả dây chuyền. Thứ nhất, do dòng chảy máu động mạch giảm, huyết khối sẽ có cơ hội hình thành trong lòng mạch. Thứ hai, các tế bào bị thiếu oxy sẽ phình ra do trương nước, làm cho áp lực trong các ngăn cơ, vốn bị bao phủ bởi các lá cân chắc, tăng lên, dẫn đến hội chứng chèn ép khoang. Thứ ba, các tế bào thành tiểu động mạch cũng bị phình trương nước, càng làm giảm thêm áp lực mao mạch. Hậu quả của ba hiện tượng trên là làm cho tình trạng thiếu máu mô càng thêm nặng. Các mô khác nhau có khả năng chiụ đựng tình trạng thiếu máu khác nhau. Mô da và xương có khả năng chịu đựng lớn nhất. Mô thần kinh có khả năng chiụ đựng kém nhất. Mô cơ đứng ở vị trí trung gian. Trung bình sau 6 giờ bị thiếu máu, mô cơ sẽ bị hoại tử.
Một số yếu tố nguy cơ bao gồm: hút thuốc lá, tiểu đường, tăng huyết áp, rối loạn chuyển hóa mỡ, ít vận động, béo phì…
Khi tình trạng thiếu máu chi trầm trọng không được giải quyết sẽ dẫn đến loét và hoại tử, hoại thư chi, lan dẫn từ ngọn chi đến gốc chi. Hậu quả cuối cùng là phải phẫu thuật cắt bỏ phần chi hoại tử, ban đầu là cắt cụt chi tối thiểu (minor amputation) sau đó là cắt cụt chi mở rộng (major amputation) khiến người bệnh mất đi một phần chi đáng kể, làm suy giảm chất lượng cuộc sống và tăng gánh nặng chi phí điều trị cho bản thân gia đình và xã hội.
Biểu hiện lâm sàng
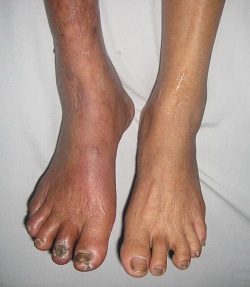 Trung bình sau 6 giờ bị thiếu máu, mô cơ sẽ bị hoại tử.
Trung bình sau 6 giờ bị thiếu máu, mô cơ sẽ bị hoại tử.
Tắc động mạch biểu hiện bằng 6 triệu chứng cổ điển ở phần chi bị tắc: đau, dị cảm, liệt, tái hay tím, lạnh và mất mạch.
Triệu chứng sẽ thay đổi phụ thuộc vào thời gian, mức độ và vị trí tắc.
Đau cách hồi là triệu chứng điển hình của tắc động mạch chi dưới mãn tính.
Có nhiều cách phân loại tình trạng thiếu máu chi ở người bệnh bị tắc nghẽn động mạch ngoại biên, nhưng phổ biến nhất là phân loại của Rene Fontaine. Theo đó,biểu hiện qua các giai đoạn như sau:
Giai đoạn I: Không có triệu chứng
Giai đoạn IIa: Đau cách hồi, khi đi được quãng đường > 200m
Giai đoạn IIb: Đau cách hồi, khi đi được quãng đường < 200m
Giai đoạn III: Đau thường xuyên, cả lúc nghỉ
Giai đoạn IV: Có biểu hiện loét, hoại tử
Khi thăm khám lâm sàng, phần chi bị thiếu máu mãn có các dấu hiệu sau: da và cơ bị teo, lông rụng, móng khô giòn dễ gãy, mạch giảm hay mất, nhiệt độ bề mặt thấp hơn chi bên đối diện, đầu các ngón bị tím hay hoại tử (thường hoại tử khô). Các ổ loét có thể hình thành ở phần xa của chi.
Chẩn đoán
Một số phương pháp thường áp dụng để chẩn đoán hẹp tắc động mạch chi dưới nói chung và động mạch chậu nói chung:
- Đo chỉ số huyết áp tứ chi ABI (Ankel - Brachial Index)
- Siêu âm doppler mạch máu
- Chụp Cắt lớp vi tính / Cộng hưởng từ mạch máu
- Chụp mạch số hóa xóa nền (DSA)
Điều trị cơ bản
Tái khám định kỳ
+ Kiểm soát các yếu tố nguy cơ: Việc kiểm soát chặt chẽ các yếu tố nguy cơ có thể làm chậm lại quá trình diễn tiến của tắc động mạch chi dưới mãn tính, cải thiện triệu chứng, giảm nguy cơ dẫn đến hoại tử chi và các tai biến về tim mạch khác. Các yếu tố thuận lợi của xơ vữa động mạch cần được xác định và điều trị. bệnh nhân cần phải ngưng hút thuốc lá hoàn toàn. Bệnh nhân nào có tăng lipid huyết tương cần được điều trị tích cực bằng thuốc và chế độ ăn uống hợp lý.
- Thời gian tái khám: 1 - 3 - 6 - 12 tháng sau can thiệp
- Các tiêu chí cần đánh giá: triệu chứng lâm sàng, chỉ số ABI, các yếu tố nguy cơ (mỡ máu, đường máu,...), siêu âm doppler mạch máu.
- Chụp CTscanner / MRI mạch máu nếu có dấu hiệu tái hẹp.
+ Điều trị nội khoa:
- Điều trị tăng huyết áp: các loại thuốc hạ áp nên được chỉ định cho bệnh nhân bị cao huyết áp. Trong một số trường hợp, thuốc hạ áp có thể làm nặng thêm triệu chứng của bệnh tắc động mạch. Thuốc ức chế men chuyển là loại thuốc hạ áp được chọn lựa trước tiên cho BN bị xơ vữa động mạch cũng như bị tắc động mạch ngoại biên. Thuốc ức chế beta có thể được chỉ định để làm giảm nguy cơ nhồi máu cơ tim ở bệnh nhân bị bệnh mạch vành, một bệnh lý thường song hành với tắc động mạch ngoại biên. Thuốc ức chế beta không làm nặng thêm tình trạng đau cách hồi, nhưng do có tác dụng co mạch dưới da, nó có thể làm cho các ổ loét khó lành.
- Điều trị bệnh tiểu đường: bệnh nhân tiểu đường cần được điều trị tích cực. Điều trị tiểu đường tích cực chưa rõ có làm cải thiện quá trình diễn tiến của xơ vữa động mạch hay không, nhưng chắc chắn các sang chấn dù nhỏ cũng sẽ dẫn đến nhiễm trùng nếu đường huyết không ở trong giới hạn bình thường
- Chống kết tập tiểu cầu: hiện nay phổ biến nhất là Aspirin. Thuốc này ít có vai trò trong việc cải thiện triệu chứng ở bệnh nhân tắc động mạch ngoại biên, nhưng làm giảm tỉ lệ bệnh nhân cần can thiệp nội mạch hoặc phẫu thuật. Ngoài ra, thuốc ức chế tiểu cầu còn có tác dụng làm giảm nguy cơ xảy ra các biến chứng tim mạch như nhồi máu cơ tim ở người bệnh bị xơ vữa động mạch
+ Chăm sóc và vật lý trị liệu
- Phần chi bị tắc động mạch cần được chăm sóc cẩn thận. Giữ cho bàn chân luôn sạch. Đi đứng cẩn thận để chi không bị trầy xước hay chấn thương. Quan sát bàn chân thường xuyên để phát hiện và điều trị sớm các vết xước. Đặt những mẫu cotton mềm giữa các kẽ ngón để hút ẩm và làm cho các ngón không cọ xát vào nhau. Mang vớ mềm có tính chất hút ẩm tốt.
- Không mang tất bó vì sẽ làm tăng thêm tình trạng thiếu máu chi. Giày phải chọn loại có kích cỡ phù hợp và có da mềm để không làm sang chấn và gây thiếu máu bàn chân.
- Khi chi có biểu hiện thiếu máu, thòng chi xuống để tăng cường sự tưới máu. Giường nằm nên được thiết kế đặc biệt để phần chân ở thấp hơn mức tim.
- Sống trong môi trường ấm áp sẽ có lợi cho bệnh tắc động mạch hơn.
- Các vết loét nên được giữ khô. Che vết loét bằng các loại chất liệu khô và không dính. Không cần thiết phải sử dụng kháng sinh tại chỗ. Nếu bệnh nhân có triệu chứng đau khi nghỉ, các loại thuốc giảm đau có thể được chỉ định.
Điều trị tái lập tuần hoàn mạch máu
+ Nong tạo hình lòng mạch qua da (PTA-percutaneous transluminal angioplasty): là phương pháp can thiệp nội mạch cho kết quả thành công trên 90%. Sự thông thương lòng mạch được duy trì trong vòng 4-5 năm. PTA cho kết quả tốt hơn nếu: can thiệp ở động mạch chậu, bệnh nhân có biểu hiện lâm sàng ở giai đoạn II (Fontaine).
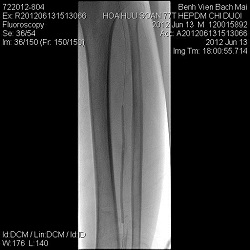
+ Đặt giá đỡ nội mạch (stent): áp dụng với những trường hợp nong tạo hình lòng mạch không hiệu quả, mảng xơ vữa vôi hóa cứng.
+ Phẫu thuật bắc cầu: thường sử dụng ống ghép bằng vật liệu Dacron hay polytetrafluoroethylene (PTTE). Phẫu thuật này có tỉ lệ tử vong 1-3%. Ở những bệnh nhân có bệnh lý nội khoa nặng, chống chỉ định thực hiện phẫu thuật bắc cầu qua ngả bụng.
Ths.Bs.Đào Danh Vĩnh
Khoa Chẩn đoán hình ảnh - BV Bạch Mai





























Bình luận của bạn