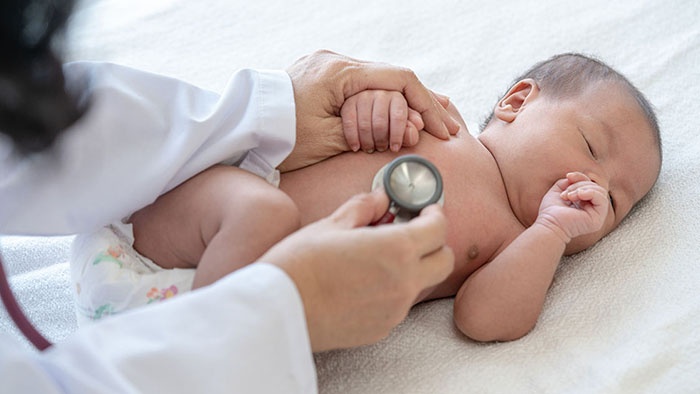
 Áp dụng kỹ thuật tiên tiến giúp tăng cơ hội sống cho trẻ sơ sinh rối loạn nhịp tim, rối loạn chuyển hóa
Áp dụng kỹ thuật tiên tiến giúp tăng cơ hội sống cho trẻ sơ sinh rối loạn nhịp tim, rối loạn chuyển hóa
Dòng chảy Sức khỏe+: Điều chỉnh mức hưởng mới cho người tham gia BHYT lên 100%
Vinamilk chung tay cùng hội nhi khoa khởi động chương trình cho trẻ suy dinh dưỡng, thấp còi
Việt Nam – Hoa Kỳ: Trao đổi kinh nghiệm khám, chữa bệnh nhi
Đưa hệ thống y tế số vào chăm sóc sức khỏe bà mẹ và trẻ em
Hai viện Sản – Nhi cứu trẻ sơ sinh đẻ non, nhịp tim rất thấp
Bệnh viện Phụ Sản Hà Nội và Bệnh viện Nhi Trung ương phối hợp lập phòng mổ đặc biệt, cứu sống trẻ sinh non. Được biết, người mẹ có tiền sử lupus ban đỏ 6 năm. Các bác sĩ phát hiện thai nhi rối loạn nhịp tim ở tuần thai 22, được chẩn đoán Block nhĩ thất độ III từ trong thai kỳ.
Tuần thai thứ 35, chức năng tim thai diễn biến xấu rất nhanh, các bác sĩ đã hội chẩn cân nhắc chuyển viện sau sinh cho trẻ. Hai viện Sản - Nhi cách nhau chỉ vài trăm mét, nhưng nếu di chuyển ngay sau sinh, bé có thể đối mặt nguy cơ tử vong. Do đó, các bác sĩ Bệnh viện Nhi Trung ương quyết định phẫu thuật đặt máy tạo nhịp tim cho bé tại Bệnh viện Phụ Sản Hà Nội.
Hai cuộc phẫu thuật lấy thai và đặt máy tạo nhịp tim diễn ra nối tiếp nhau ngay tại phòng sinh. Trẻ lập tức được đặt ống nội khí quản, làm xét nghiệm, đánh giá tình trạng nhịp tim rồi được ekip Bệnh viện Nhi Trung ương đặt máy tạo nhịp tim tạm thời. Các bác sĩ đã phải rất cẩn thận, tỉ mỉ thực hiện các bước do trẻ đẻ non, rối loạn đông máu nặng.
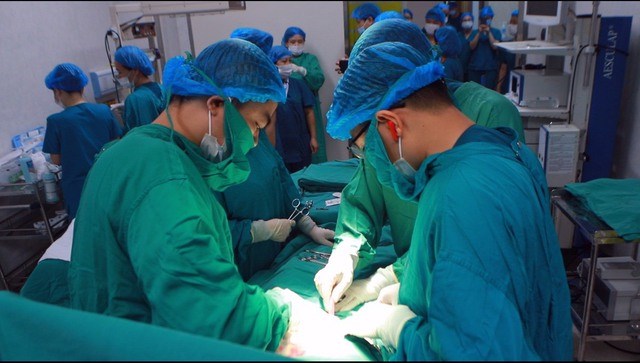
Các bác sĩ tiến hành ca phẫu thuật tim nhi khoa ngay tại Bệnh viện Phụ Sản Hà Nội, đảm bảo các quy định ngặt nghèo về vô trùng - Ảnh: BVPSHN
Hiện, sức khỏe của bé dần ổn định, tiến triển tốt, nhịp tim đã trở về bình thường nhờ hỗ trợ của máy tạo nhịp tim tạm thời. Thời gian tới, khi đủ điều kiện về sức khỏe và cân nặng, bé sẽ được đặt máy tạo nhịp tim vĩnh viễn.
GS.TS Nguyễn Duy Ánh - Giám đốc Bệnh viện Phụ Sản Hà Nội cho hay: "Đây là em bé sơ sinh đầu tiên mắc bệnh lý rối loạn nhịp nặng nề, suy tim, được cứu sống thành công". Ông cho hay, việc phối hợp 2 khoa sản - nhi sẽ tăng cơ hội cứu sống mới cho những em bé có bệnh lý tương tự.
Bệnh viện Trung ương Huế lọc máu cứu trẻ sơ sinh nguy kịch
Ths.BS CKII Hoàng Thị Lan Hương - Phó Giám đốc Bệnh viện Trung ương Huế thông tin, các y, bác sĩ cứu sống 2 trẻ sơ sinh mắc bệnh nặng, phức tạp, nguy cơ tử vong cao bằng kỹ thuật lọc máu liên tục.
Trường hợp thứ nhất là trẻ 23 ngày tuổi, nặng 3,5kg, được chuyển lên bệnh viện sau khi sốt cao, đi cầu lỏng, rơi dần vào hôn mê. Các bác sĩ chẩn đoán cháu M. bị nhiễm trùng huyết nặng, biến chứng suy thận nặng, nguy cơ tử vong 100%. Sau hội chẩn, bệnh nhi được tiến hành ngay lọc máu liên tục kết hợp thở máy xâm nhập và điều trị nội khoa tích cực.
Sau 68 giờ lọc máu liên tục, các chỉ số sinh tồn của bệnh nhi ổn định. Hơn 20 ngày điều trị, bệnh nhi bú tốt, lên cân và được cho ra viện trong niềm vui mừng khôn xiết của người thân và các y, bác sĩ.
Trường hợp thứ hai là trẻ 10 ngày tuổi, nặng 2,9kg. Trẻ sinh mổ đủ tháng, nhưng đến ngày tuổi thứ 10 bắt đầu bỏ bú, khó thở, da vàng toàn thân. Các bác sĩ chẩn đoán rối loạn chuyển hóa bẩm sinh nặng, ứ độc chất NH3 (amoniac) gấp hơn 10 lần bình thường. Trẻ không thể chuyển hóa acid hữu cơ trong sữa mẹ, dẫn tới tích tụ NH3 gây độc thần kinh dẫn tới hôn mê và tổn thương não không hồi phục, nguy cơ tử vong 100% nếu không chỉ định lọc máu cấp cứu cho trẻ. Sau 48 giờ lọc máu, bệnh nhi dần hồi tỉnh, cai máy thở. Hiện tại trẻ tỉnh táo hoàn toàn, bú sữa mạnh, tăng cân và lên kế hoạch xuất viện.
Trung tâm Nhi (Bệnh viện Trung ương Huế) triển khai lọc máu cấp cứu từ năm 2011 và cứu sống nhiều bệnh nhân nặng nguy kịch như sốc nhiễm khuẩn nặng, sốc bỏng… Đây là lần đầu tiên bệnh viện triển khai lọc máu liên tục để cứu trẻ sơ sinh bị bệnh nặng, phức tạp. Lọc máu liên tục cho trẻ sơ sinh đòi hỏi kỹ thuật cao, do trẻ có mạch máu quá nhỏ, thể tích máu thấp.
Phẫu thuật thành công cho trẻ 5 tháng tuổi dị tật bẩm sinh ở cơ quan tiết niệu
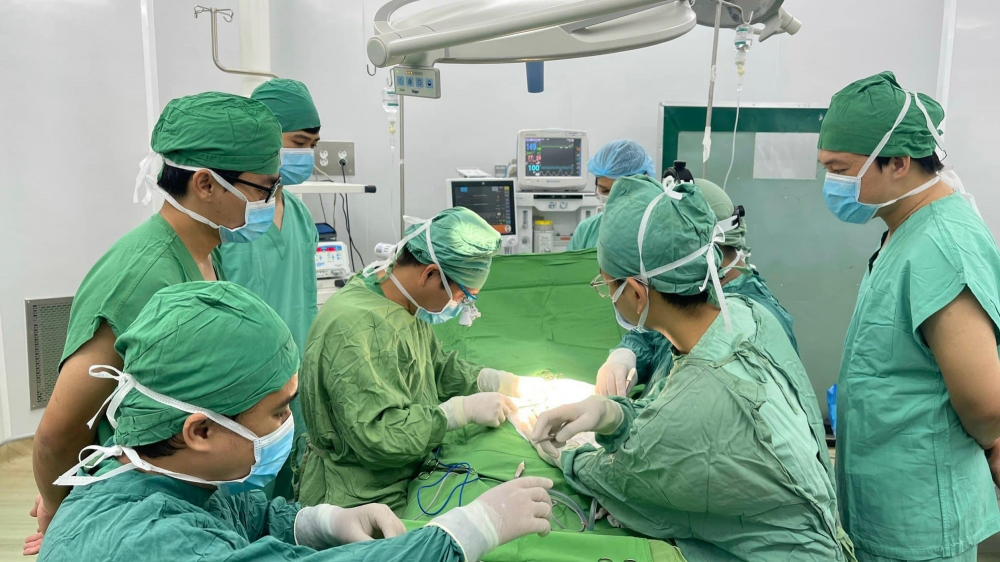
Bệnh viện Đa khoa Khánh Hòa phẫu thuật thành công cho bệnh nhi bị dị tật bẩm sinh ở cơ quan tiết niệu - Ảnh: Sức khỏe & Đời sống
Bệnh viện Đa khoa Khánh Hòa mới đây tiếp nhận bệnh nhi 5 tháng tuổi, từ lúc mới sinh đã bị dị tật bàng quang, niệu đạo và khung xương chậu. Qua thăm khám, các bác sĩ nhận thấy dù bệnh nhân nhi còn quá nhỏ nhưng đây là một ca dị tật phức tạp, cần phẫu thuật ngay.
Ca phẫu thuật diễn ra khoảng hơn 6 tiếng, các bác sĩ đã tiến hành đóng lỗ rò bàng quang, phục hồi cổ bàng quang, tạo hình niệu đạo, cắt phần cánh ở xương chậu để khép lại khớp mu của bệnh nhân nhi. Bác sĩ Nguyễn Thanh Tồn - Khoa Ngoại Tổng quát cho biết, đây là ca phẫu thuật khó vì bệnh nhi thường có nguy cơ tổn thương mạch máu và thần kinh khá cao, nếu các bác sĩ không có kỹ thuật tốt.
Sau phẫu thuật, bệnh nhi hồi phục tốt, vết mổ khô, sức khỏe bình thường, dự đoán sớm xuất viện.
Sản phụ suy tim, hai bệnh viện ở TP.HCM phối hợp cứu sống cả mẹ lẫn con
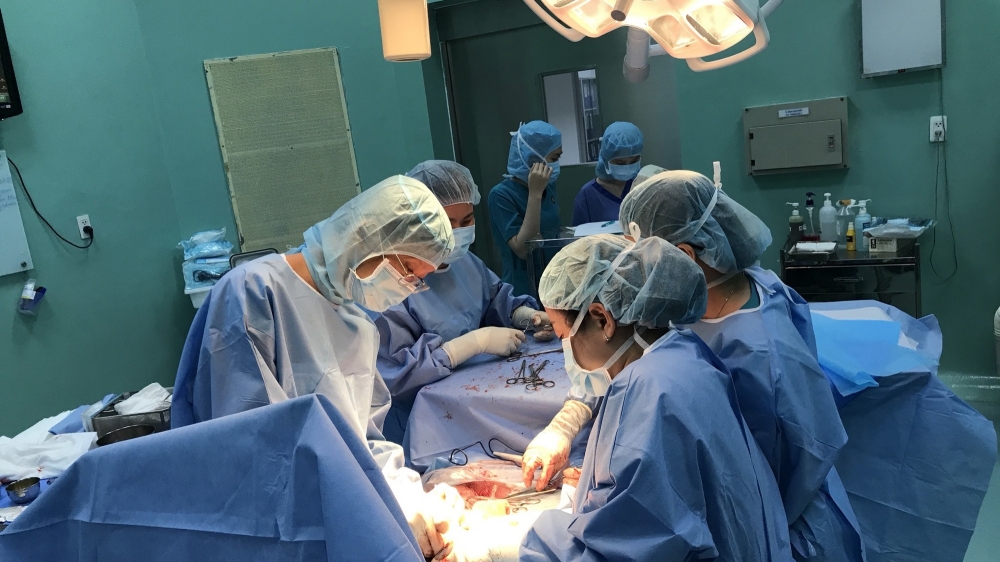
Các bác sĩ Bệnh viện Hùng Vương và Viện tim Tâm Đức phối hợp mổ bắt con cho sản phụ - Ảnh: Sức khỏe & Đời sống
Bệnh viện Hùng Vương (TP.HCM) vừa phối hợp với Viện tim Tâm Đức thực hiện ca mổ khẩn để kịp cứu sống cả mẹ lẫn con sản phụ mang thai 31 tuần mắc bệnh tim mạch. Ca mổ được cho là cân não bởi sản phụ có thể đối diện với nguy cơ bất ngờ lên cơn suy tim cấp và đột tử. Các bác sĩ đã phải chuẩn bị chu đáo mọi phương án xử trí trước mổ và tập trung cao độ để giữ huyết áp của bệnh nhân ổn định trong thời gian phẫu thuật.
Theo đó, sản phụ 33 tuổi có tiền sử hở van 3 lá 4/4 và tăng áp động mạch phổi cách đây 4 năm. Người bệnh được xếp vào nhóm sẽ gặp các biến chứng nguy hiểm khi mang thai, nhưng do có thai ngoài ý muốn, lại là con đầu, chị quyết định giữ thai.
Cuối tháng 10, sản phụ tái khám tại Viện tim Tâm Đức và được chẩn đoán tình trạng suy tim tăng. Bệnh nhân nhập viện tại Bệnh viện Hùng Vương, được theo dõi sức khỏe thai và tiêm hỗ trợ phổi, truyền thuốc bảo vệ não thai nhi vì thai non tháng (31 tuần).
Nhận thấy sản phụ trong tình trạng khó thở, mức độ suy tim tăng dần, sau khi hội chẩn, các bác sĩ của cả 2 bệnh viện thống nhất chuyển bệnh nhân qua Viện tim Tâm Đức để chấm dứt thai kỳ. Sản phụ cần sự hỗ trợ chuyên khoa tim mạch trong và sau khi mổ và em bé cần sự hỗ trợ hô hấp của bác sĩ Sơ sinh ngay khi ra đời.
Bé gái chào đời nặng 1,7kg gram, ngay sau khi rời cơ thể mẹ đã được hỗ trợ hô hấp tại phòng mổ rồi đưa về khoa Sơ sinh, Bệnh viện Hùng Vương áp dụng chế độ chăm sóc dành cho trẻ chào đời non tháng. Sau 10 ngày phẫu thuật và theo dõi, tình trạng sức khỏe của em bé đã ổn định. Riêng người mẹ sau khi được chăm sóc và theo dõi diễn tiến suy tim cấp tại Viện tim Tâm Đức, đến sáng 7/11 cũng đã được xuất viện.



























Bình luận của bạn